放射線科
放射線治療部門
放射線治療
放射線治療は、リニアックと呼ばれる装置を使用し、身体の外側から放射線(エックス線または電子線)を照射して、がんなどの疾患を治療したり、痛みを緩和したりする方法です。放射線治療は、単独で行われるだけでなく、化学療法を併用したり、手術の前後に実施されたりすることもあります。治療中は、身体を動かさずにじっとしている必要がありますが、放射線を照射している間に痛みを感じることはありませんので、ご安心ください。
当院の放射線治療
当院では主に、脳腫瘍、肺がん、食道がん、乳がん、骨転移、リンパ節転移などの疾患に対して放射線治療を行っています。また、脳と肺の腫瘍に対しては定位放射線治療(ピンポイント照射)という高精度な治療も提供しています。さらに、左乳がん放射線治療に対して深吸気息止め(DIBH)照射を行っています。
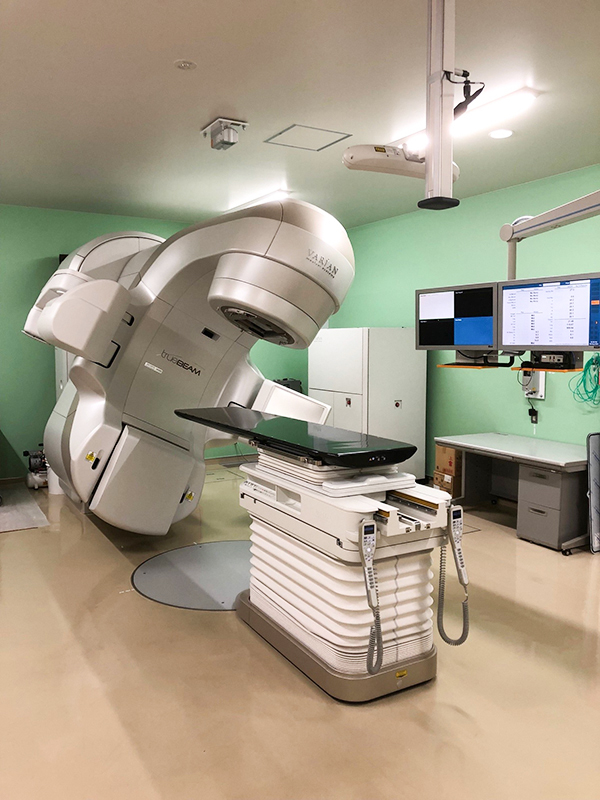
TrueBeam(Varian社)
脳や肺の腫瘍に対する定位放射線治療
小さい腫瘍に対して複数の角度から高線量の放射線を集中させ、正常組織への線量を低減させる照射方法です。肺の腫瘍の位置は呼吸によって動くため、息を吐いた時に放射線を照射する「呼吸同期照射」と、息を止めた時に放射線を照射する「呼吸停止下照射」を、症例や呼吸状態に応じて選択しています。
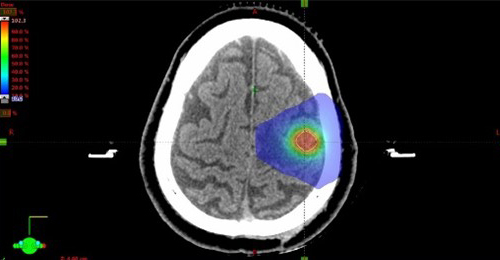
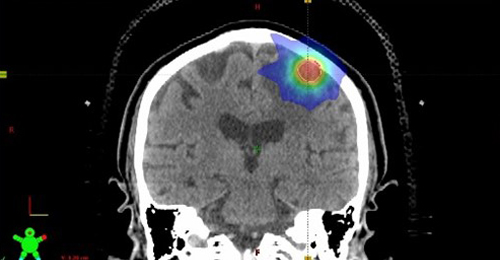
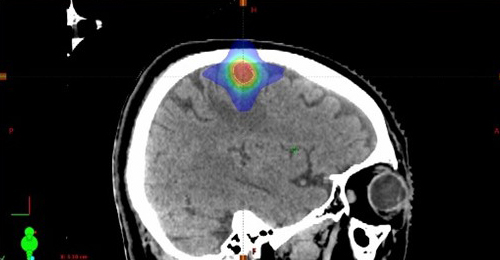
脳の定位放射線治療
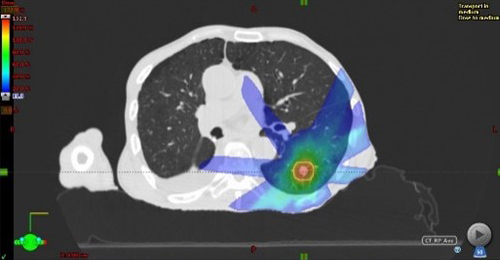
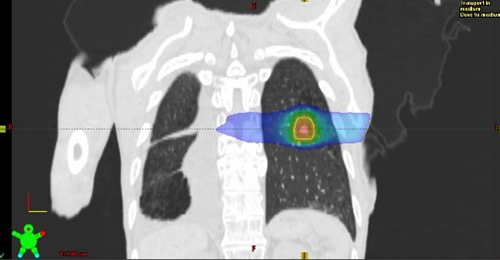
肺の定位放射線治療
左乳がん放射線治療
左乳房への放射線治療において、当院の治療基準を満たした場合、心臓への被ばく線量を少なくして心血管疾患のリスクを減少させるために、DIBHによる照射を行っています。
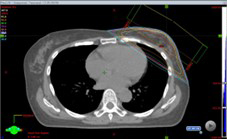 自由呼吸(FB)
自由呼吸(FB)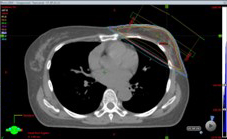 DIBH
DIBH治療スタッフの紹介
放射線治療部門には、医師1名(資格:日本医学放射線学会放射線治療専門医)、診療放射線技師2名(資格:放射線治療専門放射線技師2名、放射線治療品質管理士1名、医学物理士1名)、看護師1名が在籍しており、日々の治療を行っています。
放射線治療の流れ
1. 医師による診察
放射線治療医による診察で、治療方針の決定や、予想される治療効果と副作用の説明が行われます。
2. 看護師による説明
放射線治療を行うことが決定した場合は、治療開始から終了まで安心して治療を受けられるように、看護師が治療期間中の注意事項について説明します。
3. 治療計画用CTの撮影
放射線を照射する範囲や場所を決定するため、治療計画用のCT(64列マルチスライスCT)を撮影します。必要に応じて、治療中に頭や体が動かないように固定具を作成することもあります。また、背中や腰などの痛みを軽減しつつ、固定精度を担保できる低反発マットレス(バリアブルマットレス)を積極的に使用しています。
胸腹部の腫瘍が呼吸によって大きく動く場合は、赤外線カメラで腹壁の動きをリアルタイムに位置管理(RPM)し、四次元CT(4DCT)を撮影することがあります。また、治療時に位置合わせがしやすいよう、体に印や線を描き、必要に応じて線の付いたテープを貼って補強します。
治療計画用CT
Revolution EVO(GEヘルスケア社)
4. 治療計画
放射線治療医が、撮影したCTの画像を基に、放射線治療計画装置を使用し、放射線の照射方法を決定します。症例や部位に応じて、照射範囲や方向・本数などが異なります。
5. 治療計画の検証
治療計画で算出された放射線の量や分布に問題ないか確認するため、検証作業を行います。専用の計算ソフトや放射線の量を計測する線量計、放射線の線量分布を測定するフィルムなどを使用して検証を行います。
6. 位置照合
治療台に寝ていただき、治療計画用CTを撮影した際と同じ体位になるよう、体に描いた印を基に診療放射線技師が位置合わせを行います。その後、リニアックに付属した位置照合装置でエックス線を撮影し、体内の骨構造や腫瘍などの軟部組織を確認して、放射線を照射する位置を計画通りに正確に合わせます(画像誘導放射線治療)。
7. 放射線治療
放射線治療を開始します。症例により1日1~2回、週5回行い、土日祝日はお休みです。治療回数は、治療部位や疾患により異なりますが、通常10~30回で、定位放射線治療の場合は4回または8回です。
治療時間(入室から退室まで)は、初回および照射方法変更時で約20~30分、2回目以降は1日当たり約10分で終了します。定位放射線治療の場合、初回は約1時間、2回目以降は約40分です。
治療後、照射部位やその周囲に印や線を描き、必要に応じて線の付いたテープを貼り補強します。