放射線科
放射線科概要
放射線科の基本理念
放射線科では、当院の基本理念に則り患者さんへの応対は「親切、丁寧」をモットーとし、専門知識を診療と患者さんに提供すべく日々研鑚に励んでいます。
放射線科の部門
以下の3つの部門から構成されています。
- 画像診断部門
- 核医学(RI)部門
- 放射線治療部門
スタッフ紹介
放射線治療医1名、放射線技師9名、事務職員1名にて当部門の業務を行っております。
画像診断部門
一般撮影検査
胸部や腹部、骨のX線写真を撮影する検査です。当院では、最新のフラットパネル ディテクター(FPD)を使用しており、従来の装置に比べて高画質・低線量での撮影が可能です。
 富士フィルム CALNEO 島津製作所 RADspeed Pro
富士フィルム CALNEO 島津製作所 RADspeed Pro
胸部・腹部撮影
胸部撮影では、肺がん、肺炎、肺気腫、胸水、気胸(肺に穴が開いた状態)、心臓の大きさや胸部大動脈の形状などを識別できるように撮影を行います。
腹部の撮影では、腸閉塞(腸内が詰まった状態)や腸管穿孔(腸に穴が開いた状態)など、腸内のガスによって確認することができます。また、腹水や胆石、尿管結石などの異常も識別できるように撮影します。
骨の撮影
手・肩・膝・足・椎体(頸椎・胸椎・腰椎)などを撮影して、関節の状態や変形、骨折有無のなどが識別できるように撮影します。
 胸部
胸部 腰椎
腰椎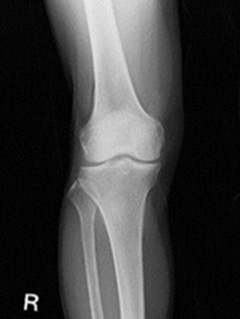 右膝
右膝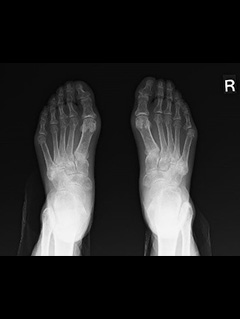 両足
両足検査時のご協力
検査時には、撮影範囲に金属類(ネックレス、下着の金具、ベルト、カイロなど)やプラスチック類(衣服のボタンや飾り、インナーの肩紐部分など)が含まれない服装でご来院いただく必要があります。これらが検査の妨げになる場合、検査衣への着替えをお願いすることがありますので、ご了承ください。
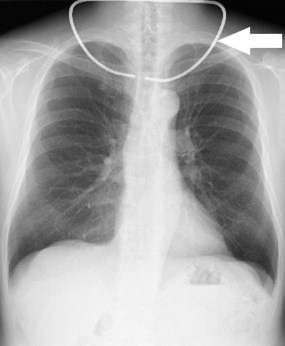 ネックレス
ネックレス(白矢印)
 ボタン
ボタン(白矢印)
CT検査
CT検査は、身体の周囲を回転させながらX線を照射し、輪切りの画像をコンピューターで作成する検査です。輪切り画像だけでなく、さまざまな角度からの画像や立体的な3D画像を作成することもできます。検査時間は、通常のCT検査で約5分、造影剤を使用した検査では約15分程度です。
 GEヘルスケアジャパン Revolution HD
GEヘルスケアジャパン Revolution HD
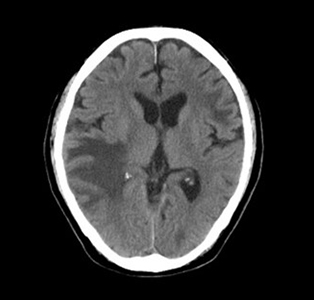 頭部
頭部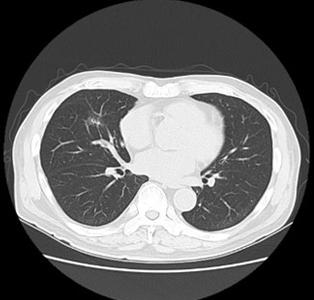 肺
肺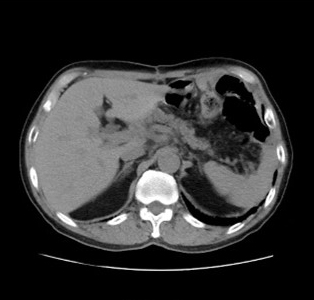 腹部
腹部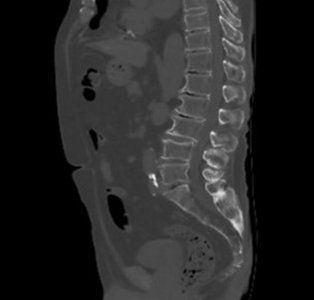 腰椎
腰椎3D画像
当院では、手術前の診断精度を高めるために、腫瘍の位置や大きさ、さらに周囲の臓器や血管の構造を詳細に把握できる立体的な3D画像を作成しています。この画像解析により、より正確で安全な治療計画を立案することが可能です。
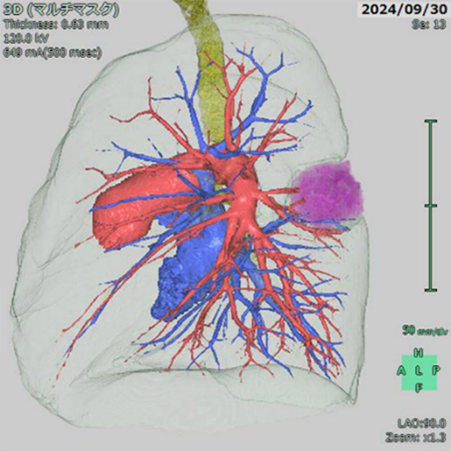 肺腫瘍の術前画像
肺腫瘍の術前画像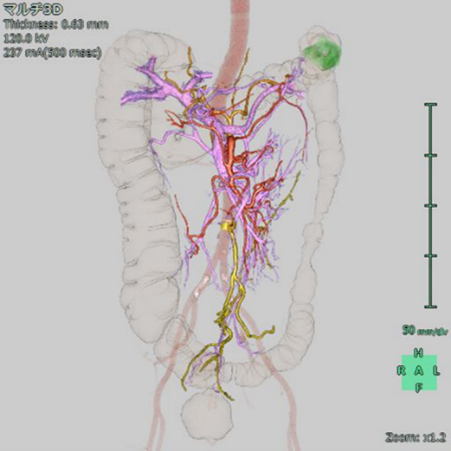 大腸腫瘍術前画像
大腸腫瘍術前画像造影剤の使用について
検査の目的に応じて、造影剤を使用する場合があります。造影剤を使用することで、病変部位や血管、臓器の状態をより詳細に確認することが可能になります。
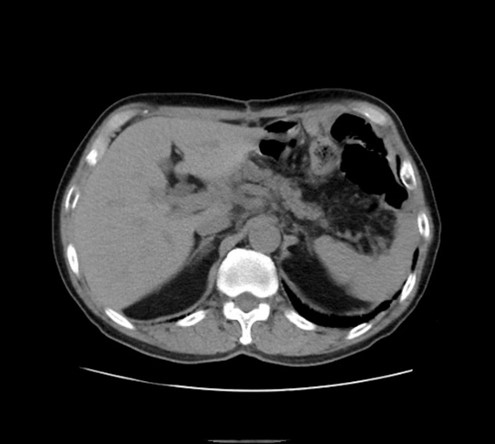 単純CT
単純CT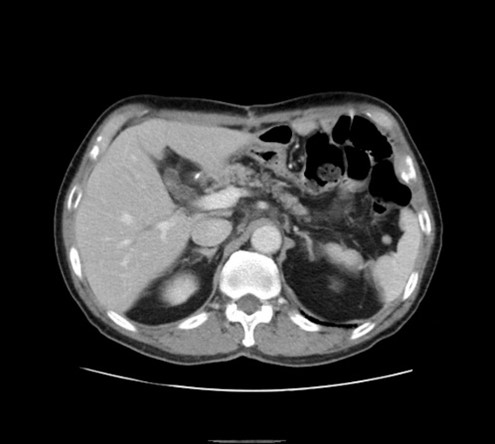 造影CT
造影CT造影剤は腕の点滴ラインから投与されます。投与中に体が熱く感じることがありますが、通常はすぐにおさまりますのでご安心ください。まれに副作用(アレルギー反応)が生じる場合があります。
主な症状として、かゆみ、発疹、喉の違和感、腫れ、さらにショック症状などが挙げられます。当院では、放射線技師と看護師が注意深く状況を確認し、万が一の際には迅速に対応できる体制を整えています。検査中に何か異常を感じた場合は、すぐにスタッフへお知らせください。
また、過去にアレルギー反応を経験された方や造影剤の使用に不安がある方は、検査前に担当医師、看護師、または放射線技師にご相談ください。
肺ドック(低線量肺がんCT)
肺がんは早期発見が重要です。当院では、通常の肺のCT検査に比べて被ばく線量を約1/4に抑えた低線量肺がんCT検査を実施しています。
「肺がんが心配」「早めにチェックしておきたい」という方は、ぜひ一度ご検討ください。健康な毎日のために、早期発見・早期対応をお手伝いいたします。
X線透視検査
X線透視検査は、連続的にX線を照射しながら臓器をリアルタイムで観察する検査です。通常のX線では確認しにくい臓器の位置や形状を、造影剤を飲んだり注入したりすることで詳細に把握できます。
当院では、以下のような検査を行っています。
- 消化管造影検査(手術前後の確認を含む)
- 気管支鏡検査(内視鏡を使用)
- 大腸内視鏡検査
- ERCP(胆管・膵管の造影検査)
- 嚥下造影検査
各検査は、専門の医師・スタッフが丁寧に対応いたします。詳細についてはお気軽にお問合せください。
 日立製作所 VISTA FLEX
日立製作所 VISTA FLEX
消化管造影検査
この検査では、手術前の病変部の確認、手術後の吻合部の状態確認、また腸閉塞の治療などを目的として行います。食道、胃、十二指腸、小腸、大腸といった消化管に造影剤を注入し、詳細な状態を把握します。
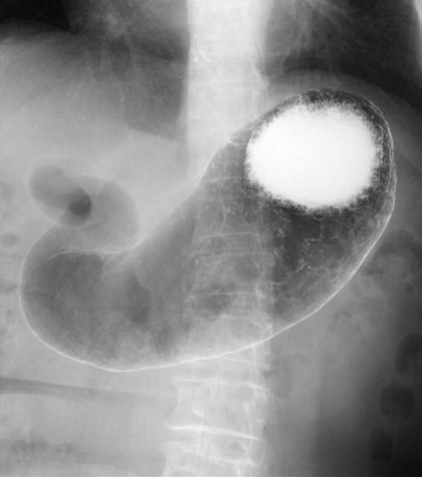 胃のバリウム造影検査
胃のバリウム造影検査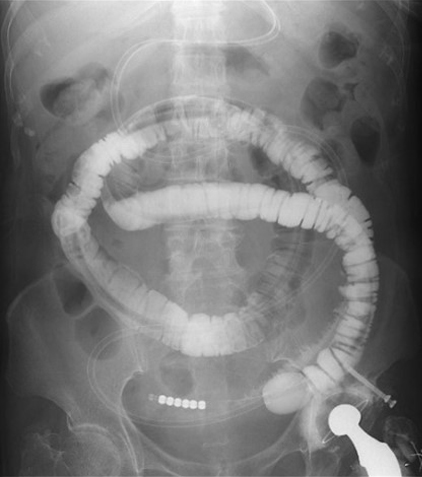 腸閉塞(イレウス管造影)
腸閉塞(イレウス管造影)気管支鏡検査
気管支鏡検査は、気管支鏡を鼻や口から挿入し、気管や肺の内部を直接観察しながら組織を採取する検査です。この検査により、肺がんや感染症などの診断を行います。
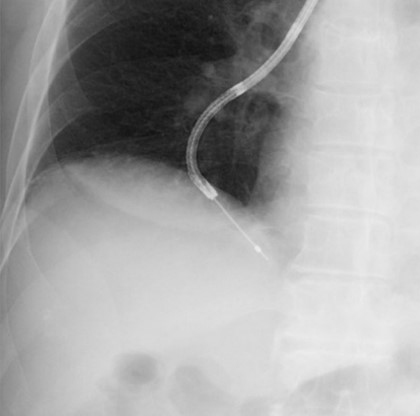 気管支鏡検査時の透視画像
気管支鏡検査時の透視画像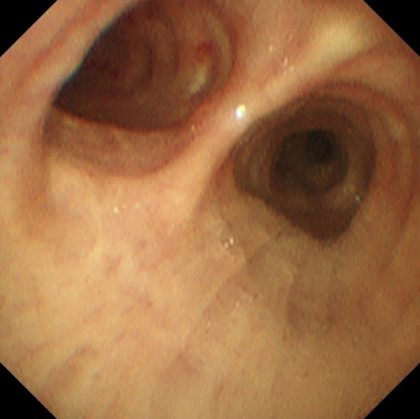 気管支鏡画像
気管支鏡画像ERCP(内視鏡的逆行性胆管膵管造影)
ERCPは内視鏡を使用して、胆管や膵管の状態を詳しく調べる検査です。この検査では、胆管や膵管の形状を確認し、結石や腫瘍による詰まりがないか調べます。
また、狭窄(管が狭くなっている部位)や胆石が見つかった場合には、検査と同時に治療を行うことも可能です。
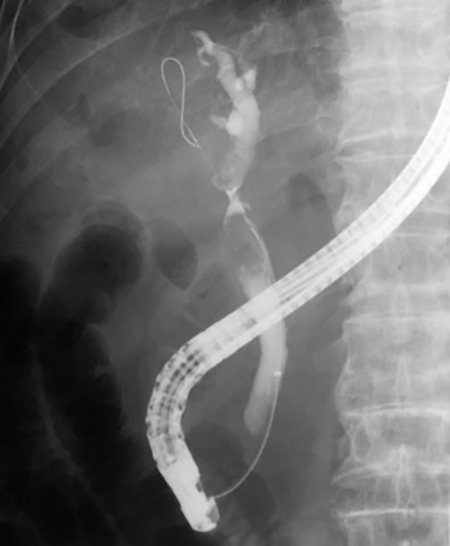 ERCP画像
ERCP画像嚥下造影
嚥下造影検査は、造影剤を含む飲料や食品を摂取していただき、飲み込む際の動きを画像で確認する検査です。飲み込みの状態を詳細に把握し、嚥下機能の評価を行います。検査は言語聴覚士さんと連携して実施します。安全に配慮しながら進めますので、不安な点があればお気軽にご相談ください。
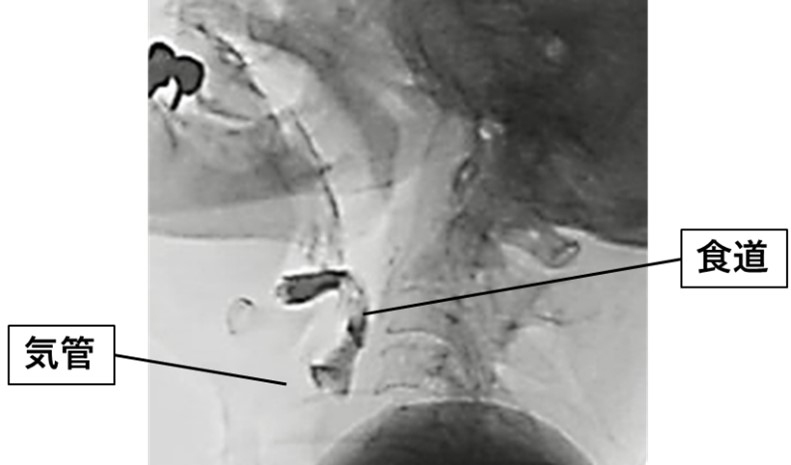 嚥下造影画像
嚥下造影画像
マンモグラフィ(乳房X線)検査
マンモグラフィ検査は乳房専用のX線検査です。特殊な装置を使用し、乳房を板で挟んで圧迫しながら撮影します。これにより、乳腺を見やすくし、触診やエコーでは発見しにくい「しこり」や「石灰化」などの小さな病変を明瞭に映し出します。
 島津製作所 SEPIO
島津製作所 SEPIO
撮影方法
撮影前に技師による簡単な問診が行われます。その後、上半身の服は脱いでいただきます。撮影装置の側に立ち、専用の圧迫板で乳房を薄く広げて固定します。圧迫することで腫瘍と乳腺の重なりが減り、病変が見つけやすくなります。また、撮影による被ばくも最小限に抑えることができます。痛みを感じる場合もありますが、より良い画像を得るためにご協力をお願いします。当院では女性技師が検査を担当しています。
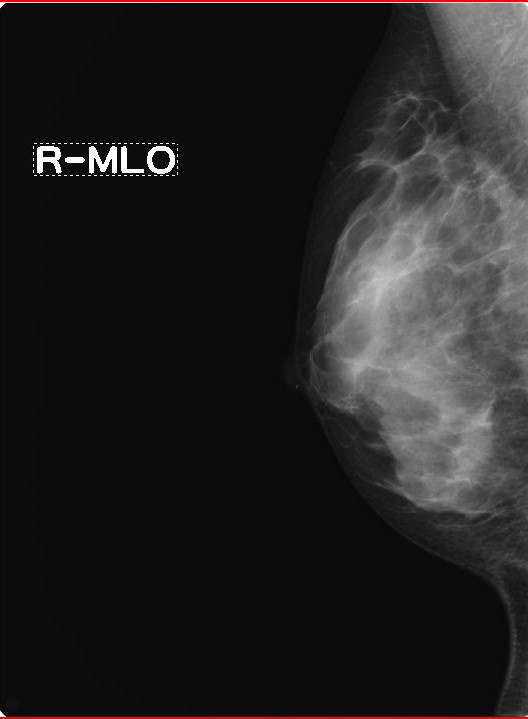
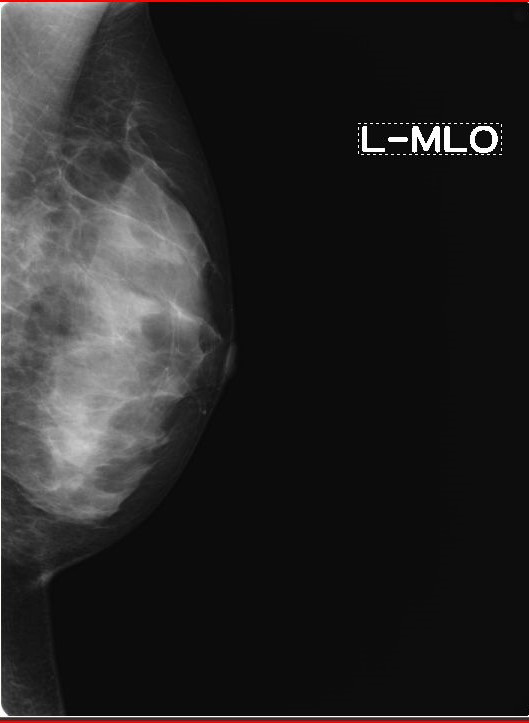
MMG画像
乳がんドック
乳がんの早期発見が重要です。旭川市では、40歳以上の偶数年齢の方を対象に、乳がんドックの補助が受けられます。乳がんが心配な方や、親族に乳がんを患った方がいる方は、ぜひご検討ください。
骨密度検査
2025年3月に骨塩定量装置の更新を行いました。骨密度検査は、微量のX線を使用して骨に含まれるカルシウムやリンなどのミネラルの量(骨塩量)を測定する検査です。装置の更新により、精度の向上が図られました。
この検査は、骨粗鬆症(骨がスカスカになる病気)や骨の吸収が活発になる疾患(副甲状腺の病気、関節リウマチ、ステロイド薬を服用している方など)で、骨の状態を詳しく確認する際に行われます。骨密度を正確に把握することで、骨の健康を維持するための治療や予防に役立てることができます。気になる方はお気軽にご相談ください。
 ホロジックジャパン株式会社 Horizon Wi
ホロジックジャパン株式会社 Horizon Wi
測定方法
骨密度の測定方法にはさまざまな種類がありますが、当院では「DEXA法」を採用しています。この方法では、エネルギーの異なる2種類のX線を使用し、腰椎と大腿骨の骨密度を測定します。検査時間は15分程度で終了します。痛みもなく、リラックスして受けていただける検査です。
 骨密度の検査結果
骨密度の検査結果
骨ドック
骨の健康は、健康寿命を延ばすうえで非常に重要です。骨粗鬆症は進行するまで自覚症状が少ないため、早期発見が鍵となります。
当院の骨ドックでは、骨密度を詳しく測定し、骨の健康状態をチェックすることで、予防や治療につなげます。骨の健康が気になる方は、ぜひご検討ください。
MRI検査
 Philips社製 Ingenia 1.5T
Philips社製 Ingenia 1.5T
MRI検査は、強い磁石と電波を利用して画像を撮像する検査です。放射線を使用しないため、被ばくの心配はありません。体内の水分や脂肪の違いを見分け、臓器や組織をより詳細に画像化することができます。また、造影剤を使用せずに、血液の流れを画像として確認することも可能です。目的に応じて造影剤を使用する場合があり、その際には病気の診断に役立つ画像が得られます。
検査中は、狭いトンネルに入っていただきます。また、検査中は大きな音が発生します。検査の内容により異なりますが、所要時間はおよそ15~60分程度です。
MRI検査の注意事項
MRI検査では強力な磁石と電波を使用しているため、検査室内に金属を持ち込むことができません。金属製品の故障や事故が発生する原因となりますので、検査室に入る前に以下の持ち物がないか今一度ご確認ください。
- 衣類の金属部分(上着、下着、ベルトなど)
- 普段身に着けているもの(メガネ、入れ歯、万歩計、補聴器など)
- 貴重品(財布、鍵、腕時計、携帯電話、クレジットカードなど)
- 文房具(はさみ、ペンなど)
- 湿布、カイロ、貼り薬など
必要に応じて、検査着に着替えていただく場合があります。また、ペースメーカーや人工内耳、手術歴があり、MRI検査が禁忌とされている方は、検査前に必ず医師、看護師及び放射線技師にお知らせください。これにより重大な事故を防ぐことができます。
狭い場所(エレベーターなどの閉鎖空間)が苦手な方は、事前にお知らせください。スタッフの指示があるまで、検査室には入室しないでください。ご不明な点があれば、お気軽にお問い合わせください。
検査の種類
頭部
脳梗塞/脳出血/腫瘍の有無 萎縮の程度
血管の走行 など
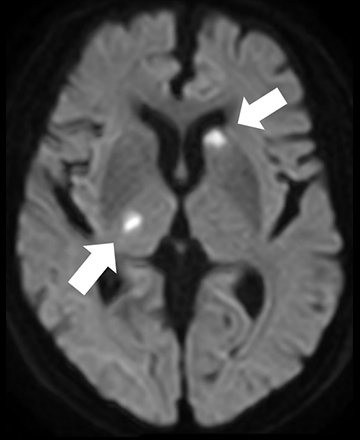
脳梗塞の所見を好感度に描出できる(白矢印)
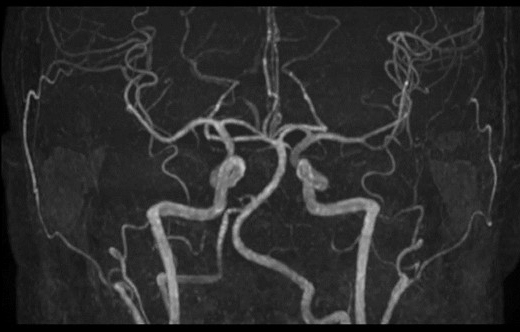
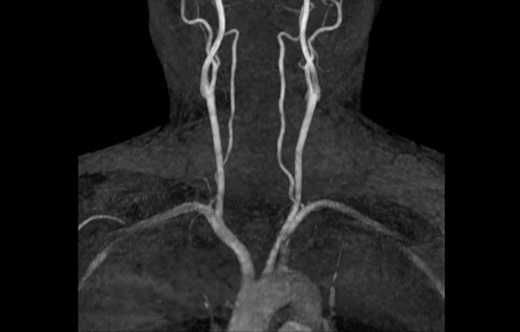
脳と頚部の血管像血液の
流れを利用して信号を取得
椎体/脊髄
脊柱管狭窄症/椎間板ヘルニア/脊髄炎の有無 など
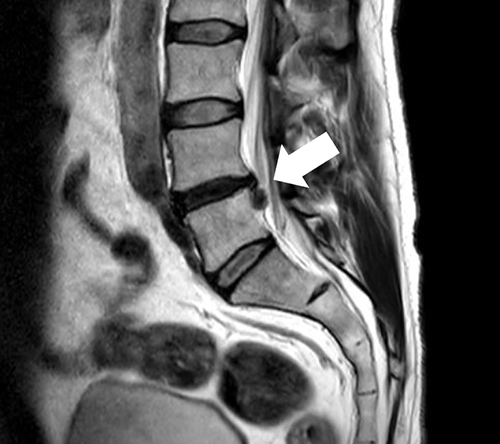
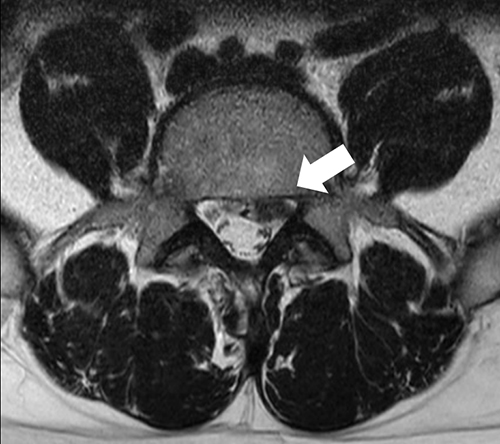
腰部椎間板ヘルニアの画像 突出した椎間板が神経を圧迫している(白矢印)
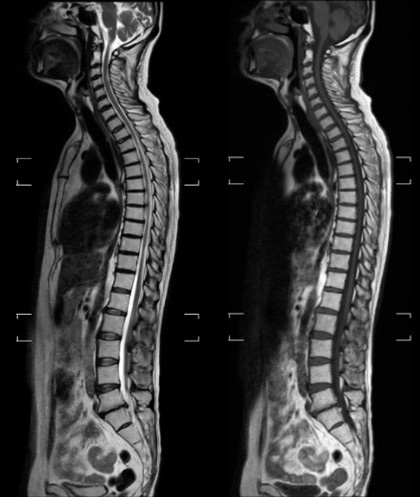 全脊椎撮像
全脊椎撮像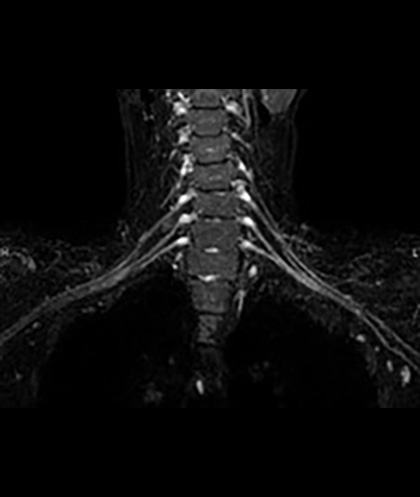 神経根の描出
神経根の描出腹部
肝臓・すい臓・胃腸の異常
胆のう・胆管結石の有無 など
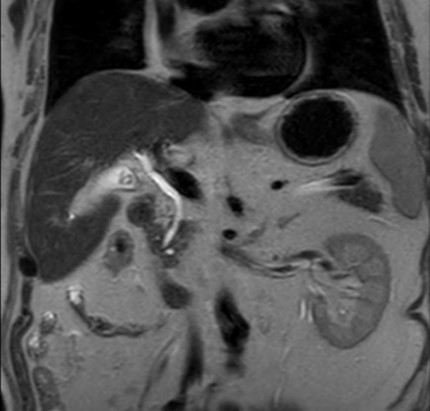
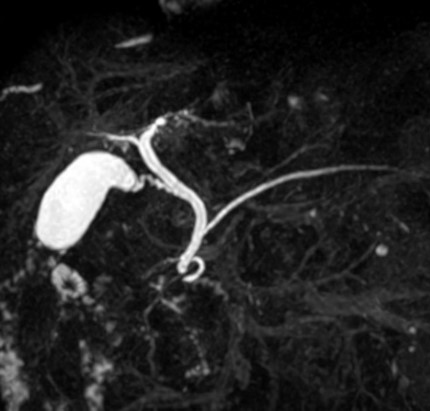
胆のう・胆管・膵管内部の狭窄部を評価できる
心臓
心筋梗塞・心筋炎の有無
心臓の機能解析 など

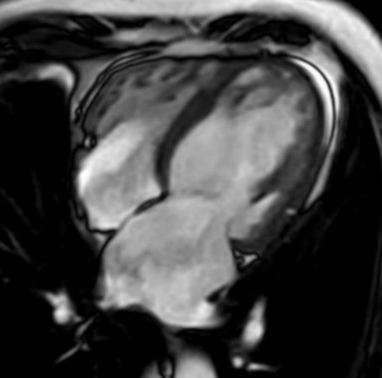
高速撮像技術によって拍動した心臓も
高解像に描出できる
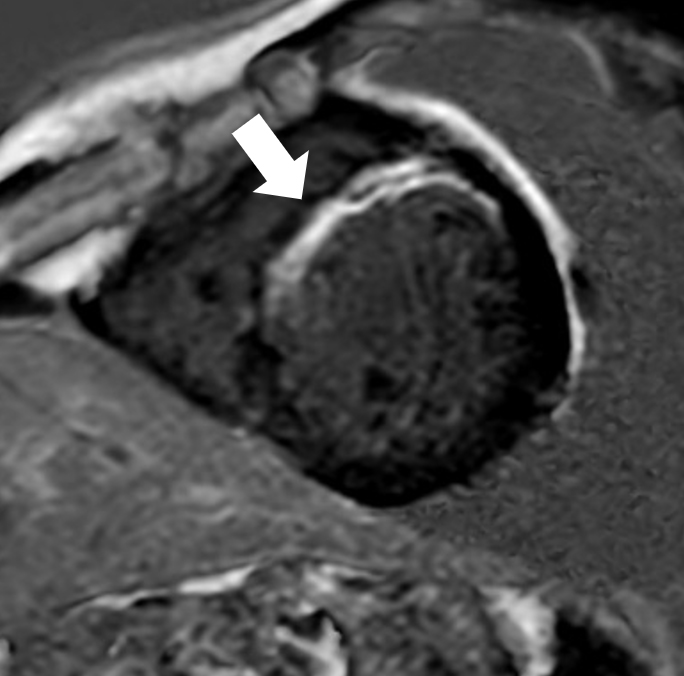
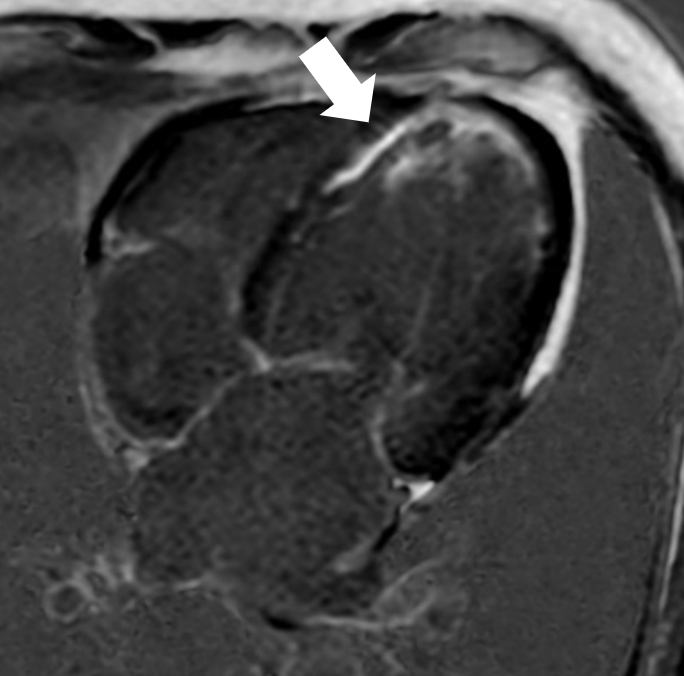
傷ついた心筋(心筋梗塞等)は造影剤の使用でより鮮明に描出できる(白矢印)
全身撮像 DWIBS
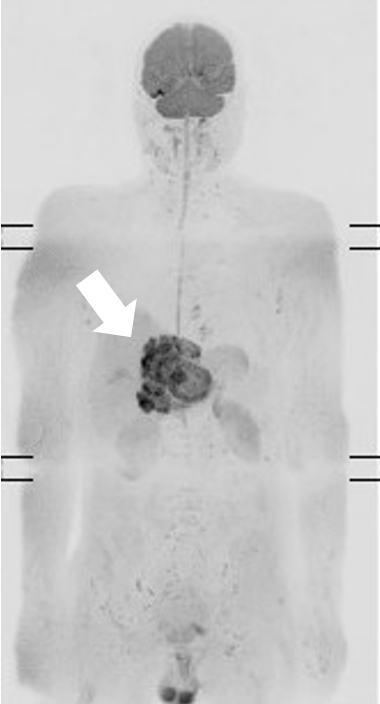
炎症や腫瘍の有無を評価できる(白矢印)
乳房
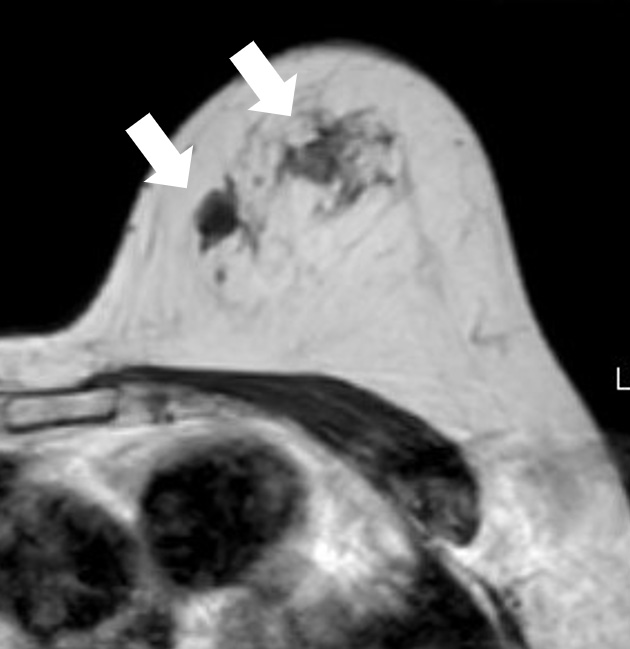
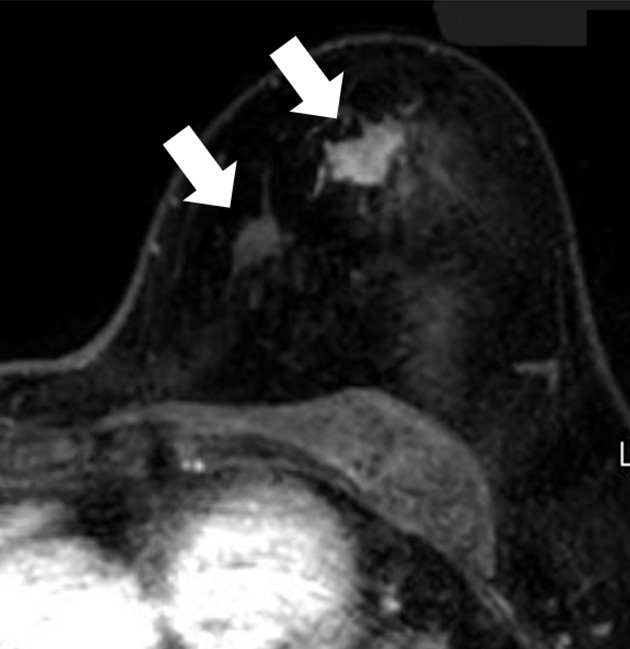
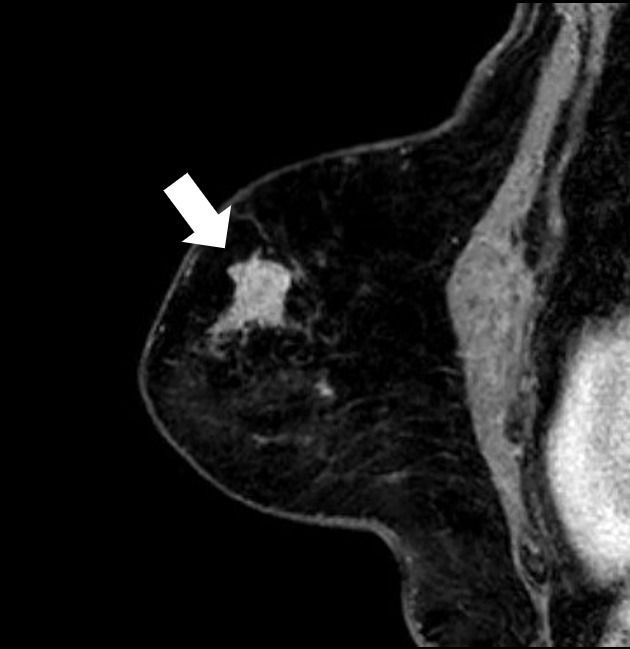
腫瘍をコントラスト良く描出できる
(白矢印)
整形外科領域
 肩関節
肩関節 膝関節
膝関節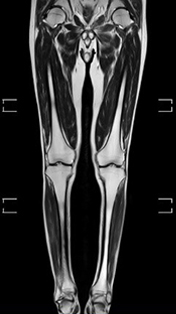 全下肢撮像
全下肢撮像核医学 (RI) 部門
核医学検査
GEヘルスケアジャパン NM830
核医学検査は、ラジオアイソトープ(RI)と呼ばれる医薬品が特定の臓器に集まる性質を利用した検査です。医薬品を体内に投与するため、静脈注射を行います。
RIから放出される微量の放射線(主にγ線)をガンマカメラで測定し、特定の臓器に集まった様子を画像化します。この検査では、CTやMRIが臓器の形を調べるのに対し、臓器の機能を調べることが特徴です。
検査の種類
頭部
脳への血流を評価し、特定の部位への血流の集まりを画像化することで、疾患の診断に役立てます。
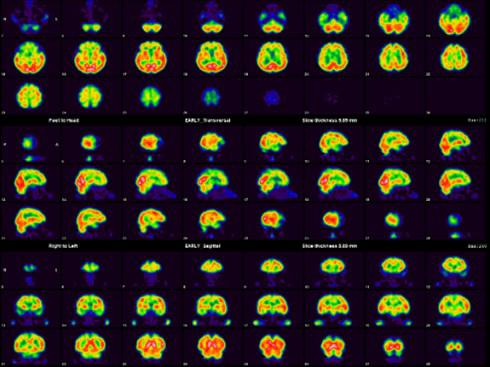 脳血流 IMP
脳血流 IMP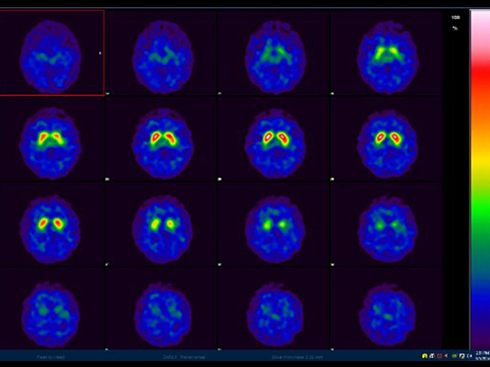 DAT scan
DAT scan骨
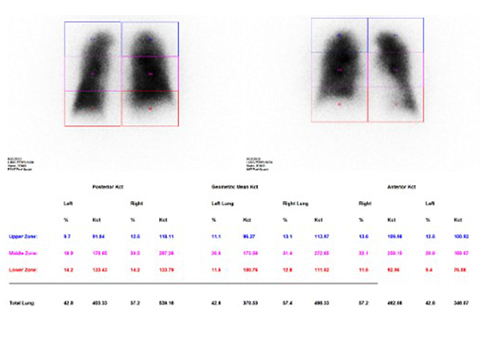
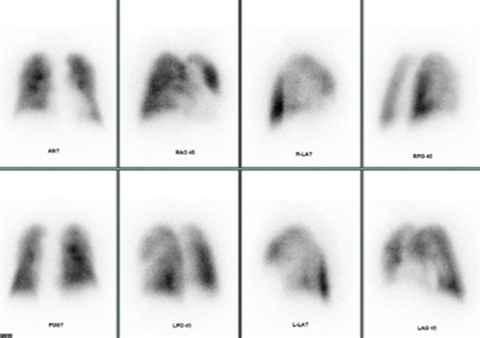
骨に特異的に集まる薬を使用することで、骨の炎症やがんの転移があるかどうか調べることができます。この検査により、骨の異常を早期に発見し、適切な治療に役立てることができます。
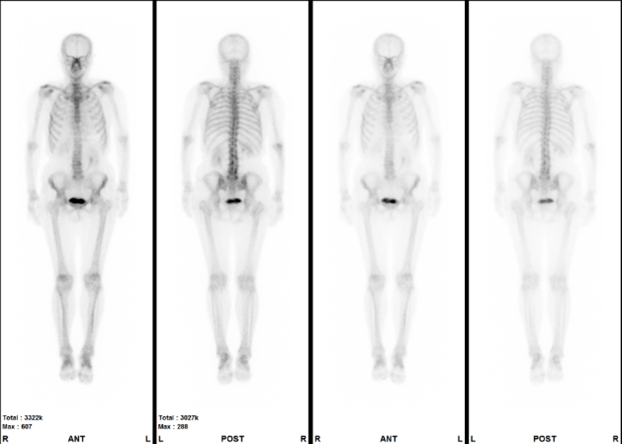 骨シンチグラフィ
骨シンチグラフィ心臓
この検査では、心臓を栄養する血管の状態や、交感神経の活性化を画像で評価することができます。これにより、心臓の機能や血流の異常を詳細に確認することができます。
 心筋血流SPECT
心筋血流SPECT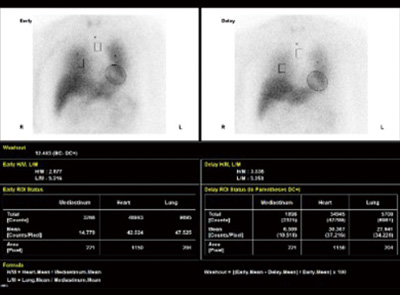 心筋交感神経MIBG
心筋交感神経MIBG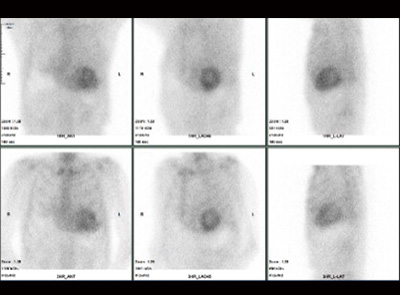 ピロリン酸シンチグラフィ
ピロリン酸シンチグラフィその他
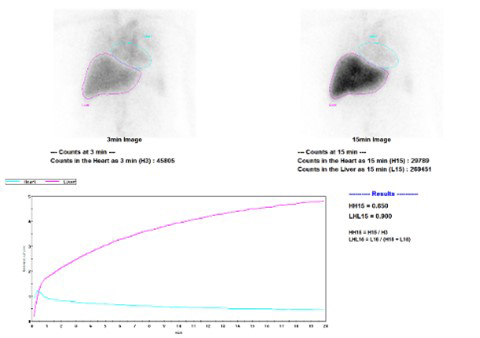
肝受容体アシアロシンチ
肺血流MAA
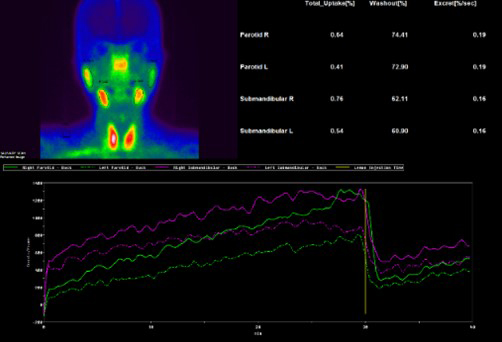
唾液腺シンチグラフィ
放射線被ばくについて
核医学検査では、被ばく線量がごく微量で半減期(放射能が半分になる時間)が短いラジオアイソトープ(例:テクネチウム99mやヨウ素123など)を使用します。これらの物質は体内で短時間のうちに尿や便として排泄されるため、体内に長く残ることはありません。一回の検査での被ばく線量は約0.5~20ミリシーベルトで、これは一般的なX線撮影やCT検査と同程度の範囲です。当院では、患者さんの安全を最優先に考え、必要最低限の被ばくで検査を実施していますのでご安心ください。
放射線治療部門
放射線治療
放射線治療は、リニアックと呼ばれる装置を使用し、身体の外側から放射線(エックス線または電子線)を照射して、がんなどの疾患を治療したり、痛みを緩和したりする方法です。放射線治療は、単独で行われるだけでなく、化学療法を併用したり、手術の前後に実施されたりすることもあります。治療中は、身体を動かさずにじっとしている必要がありますが、放射線を照射している間に痛みを感じることはありませんので、ご安心ください。
当院の放射線治療
当院では主に、脳腫瘍、肺がん、食道がん、乳がん、骨転移、リンパ節転移などの疾患に対して放射線治療を行っています。また、脳と肺の腫瘍に対しては定位放射線治療(ピンポイント照射)という高精度な治療も提供しています。さらに、左乳がん放射線治療に対して深吸気息止め(DIBH)照射を行っています。
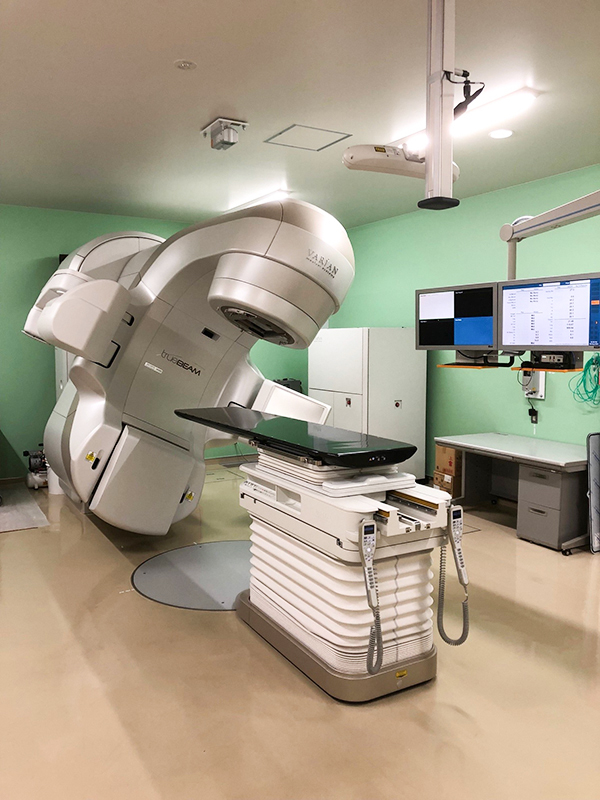
TrueBeam(Varian社)
脳や肺の腫瘍に対する定位放射線治療
小さい腫瘍に対して複数の角度から高線量の放射線を集中させ、正常組織への線量を低減させる照射方法です。肺の腫瘍の位置は呼吸によって動くため、息を吐いた時に放射線を照射する「呼吸同期照射」と、息を止めた時に放射線を照射する「呼吸停止下照射」を、症例や呼吸状態に応じて選択しています。
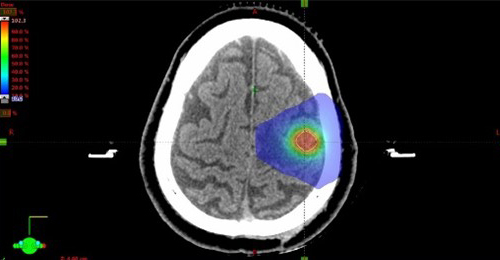
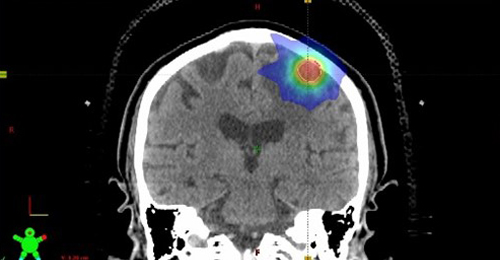
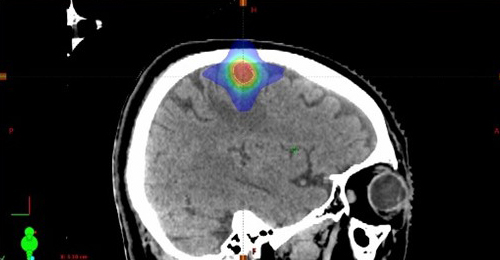
脳の定位放射線治療
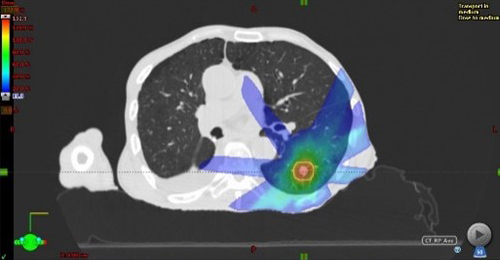
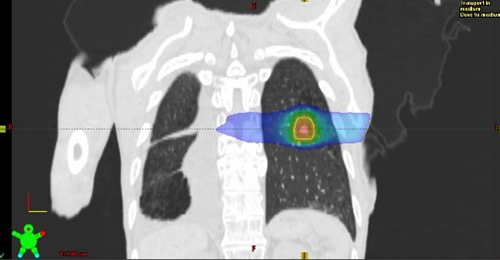
肺の定位放射線治療
左乳がん放射線治療
左乳房への放射線治療において、当院の治療基準を満たした場合、心臓への被ばく線量を少なくして心血管疾患のリスクを減少させるために、DIBHによる照射を行っています。
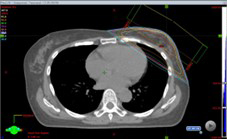 自由呼吸(FB)
自由呼吸(FB)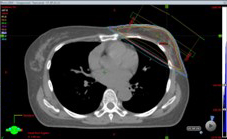 DIBH
DIBH治療スタッフの紹介
放射線治療部門には、医師1名(資格:日本医学放射線学会放射線治療専門医)、診療放射線技師2名(資格:放射線治療専門放射線技師2名、放射線治療品質管理士1名、医学物理士1名)、看護師1名が在籍しており、日々の治療を行っています。
放射線治療の流れ
1. 医師による診察
放射線治療医による診察で、治療方針の決定や、予想される治療効果と副作用の説明が行われます。
2. 看護師による説明
放射線治療を行うことが決定した場合は、治療開始から終了まで安心して治療を受けられるように、看護師が治療期間中の注意事項について説明します。
3. 治療計画用CTの撮影
放射線を照射する範囲や場所を決定するため、治療計画用のCT(64列マルチスライスCT)を撮影します。必要に応じて、治療中に頭や体が動かないように固定具を作成することもあります。また、背中や腰などの痛みを軽減しつつ、固定精度を担保できる低反発マットレス(バリアブルマットレス)を積極的に使用しています。
胸腹部の腫瘍が呼吸によって大きく動く場合は、赤外線カメラで腹壁の動きをリアルタイムに位置管理(RPM)し、四次元CT(4DCT)を撮影することがあります。また、治療時に位置合わせがしやすいよう、体に印や線を描き、必要に応じて線の付いたテープを貼って補強します。
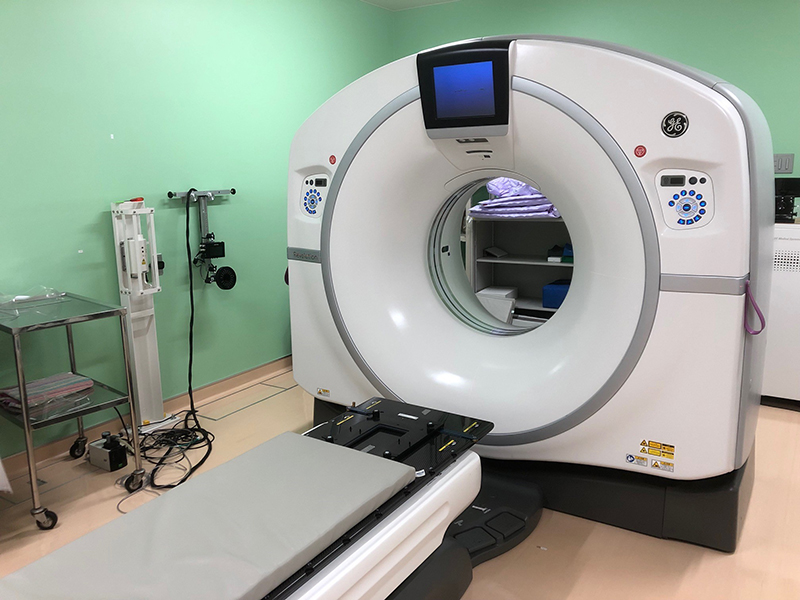
治療計画用CT
Revolution EVO(GEヘルスケア社)
4. 治療計画
放射線治療医が、撮影したCTの画像を基に、放射線治療計画装置を使用し、放射線の照射方法を決定します。症例や部位に応じて、照射範囲や方向・本数などが異なります。
5. 治療計画の検証
治療計画で算出された放射線の量や分布に問題ないか確認するため、検証作業を行います。専用の計算ソフトや放射線の量を計測する線量計、放射線の線量分布を測定するフィルムなどを使用して検証を行います。
6. 位置照合
治療台に寝ていただき、治療計画用CTを撮影した際と同じ体位になるよう、体に描いた印を基に診療放射線技師が位置合わせを行います。その後、リニアックに付属した位置照合装置でエックス線を撮影し、体内の骨構造や腫瘍などの軟部組織を確認して、放射線を照射する位置を計画通りに正確に合わせます(画像誘導放射線治療)。
7. 放射線治療
放射線治療を開始します。症例により1日1~2回、週5回行い、土日祝日はお休みです。治療回数は、治療部位や疾患により異なりますが、通常10~30回で、定位放射線治療の場合は4回または8回です。
治療時間(入室から退室まで)は、初回および照射方法変更時で約20~30分、2回目以降は1日当たり約10分で終了します。定位放射線治療の場合、初回は約1時間、2回目以降は約40分です。
治療後、照射部位やその周囲に印や線を描き、必要に応じて線の付いたテープを貼り補強します。
医療被曝について
医療被曝
放射線を利用した画像診断(レントゲン、X線CT、X線透視、核医学検査)では、一定の被ばくが伴います。放射線による人体への影響には主に2種類あります。
1. 確定的影響
確定的影響とは、被ばく線量が一定のしきい値を超えた場合に発生する体への影響を指します。この影響は被ばく 線量が増えると発生確率が高くなり、重篤度も増します。
主な例として以下があります。
- 皮膚の紅斑
- 脱毛
- 白内障
- 胎児の成長障害
ただし、これらの影響は約100ミリグレイを超える高い被ばくが必要とされ、通常の医療被ばく(画像診断)では発生しません。
2. 確率的影響
確率的影響とは、被ばく線量に応じてその影響が発生する確率が増加する影響を指します。
主な例として以下があります。
- 固形がん
- 白血病
この影響にはしきい値がなく、少量の放射線でも発生する可能性がゼロではないと考えられています。
ただし約200ミリシーベルト以下の被ばくでは、自然発生する固形がんや白血病との発生率の差は認められていません。
シーベルトとグレイの違い
- グレイ(Gy): 被ばくした放射線のエネルギー量を表す単位
- シーベルト(Sv): 放射線の種類や体の部位への影響度を考慮した単位
当院での取り組み
当院の画像診断検査では、100ミリグレイを超える被ばくをすることはありません。また、人体には放射線やストレスによるダメージを修復する機能が備わっています。当院では、検査によるメリットが放射線被ばくのデメリットを上回るよう、以下の取り組みを行っています。
- 診断に必要な最低限の放射線量で検査を実施
- 機器の安全管理
患者さんが安心して検査を受けられるよう、最大限の配慮をしております。ご不明な点があればお気軽にお尋ねください。